Kręgozmyk to schorzenie, które znacząco wpływa na codzienne życie pacjentów, prowadząc do bólu oraz ograniczenia ruchomości. Fizjoterapia odgrywa kluczową rolę w leczeniu tego stanu, pomagając w redukcji bólu, stabilizacji kręgosłupa oraz poprawie jego funkcji. Odpowiednio dobrane ćwiczenia mogą przyczynić się do znacznej poprawy jakości życia i przywrócenia sprawności. W artykule omówimy wpływ fizjoterapii w leczeniu kręgozmyku.
Czym jest kręgozmyk?
Kręgozmyk, znany również jako spondylolisteza, to stan, w którym jeden kręg przesuwa się w stosunku do drugiego, najczęściej do przodu. Może to prowadzić do bólu, ograniczenia ruchomości oraz innych poważnych problemów zdrowotnych. Kręgozmyk najczęściej dotyczy odcinka lędźwiowo-krzyżowego kręgosłupa, ale może występować również w innych jego częściach.
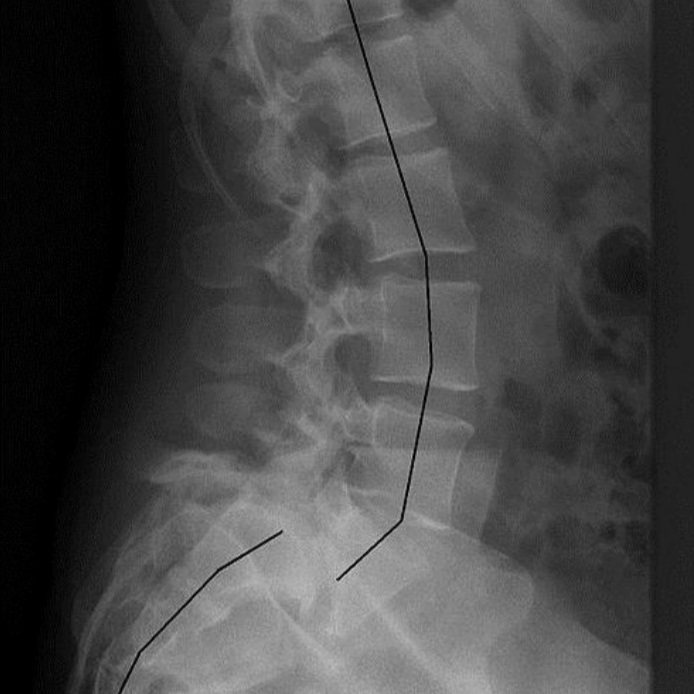
Jakie są rodzaje kręgozmyku?
- Kręgozmyk przedni: Przesunięcie kręgu do przodu w stosunku do kręgu położonego niżej.
- Kręgozmyk tylny (retrolisteza): Przesunięcie kręgu do tyłu w stosunku do kręgu położonego niżej, choć jest to rzadsze zjawisko.
Jakie są stopnie zaawansowania kręgozmyku?
Stopnie zaawansowania kręgozmyku określa się na podstawie procentowego przemieszczenia kręgu górnego nad dolnym kręgiem, wg skali Meyerdinga:
- Stopień I: Przesunięcie mniejsze niż 25%.
- Stopień II: Przesunięcie w granicach 25-50%.
- Stopień III: Przesunięcie w granicach 50-75%.
- Stopień IV: Przesunięcie powyżej 75%.
- Stopień V (spondylolisteza całkowita): Utrata styczności kręgów.
Jakie są czynniki ryzyka powstawania kręgozmyku?
Wady wrodzone
Niektóre osoby rodzą się z wadami wrodzonymi kręgosłupa, które mogą predysponować do rozwoju kręgozmyku. Przykładem jest kręgozmyk dysplastyczny, który wynika z nieprawidłowego wykształcenia się przejścia lędźwiowo-krzyżowego kręgosłupa
Urazy i mikrourazy
Kręgozmyk może być wynikiem urazów, takich jak złamania zmęczeniowe, które uszkadzają łuk kręgowy. Mikrourazy, które powstają na skutek powtarzających się obciążeń, również mogą prowadzić do tego stanu.
Zmiany zwyrodnieniowe
Zmiany zwyrodnieniowe kręgosłupa, które często występują u osób starszych, mogą prowadzić do kręgozmyku zwyrodnieniowego. W wyniku zużycia stawów międzywyrostkowych i krążków międzykręgowych dochodzi do niestabilności kręgosłupa.
Czynniki genetyczne
Genetyczne predyspozycje mogą również odgrywać rolę w rozwoju kręgozmyku. Osoby z rodzinną historią tego schorzenia mogą być bardziej narażone na jego wystąpienie.
Klasyfikacja kręgozmyku
Kręgozmyk, czyli spondylolisteza, może być klasyfikowany na kilka rodzajów w zależności od przyczyny i obszaru występowania. Oto główne rodzaje kręgozmyku:
- Kręgozmyk dysplastyczny: Występuje głównie u dzieci i młodzieży. Jest spowodowany nieprawidłowym wykształceniem się przejścia lędźwiowo-krzyżowego kręgosłupa.
- Kręgozmyk węzinowy: Najczęściej spotykany u dorosłych. Powstaje w wyniku uszkodzenia części międzywyrostkowej łuku kręgowego.
- Kręgozmyk zwyrodnieniowy: Dotyczy głównie osób starszych i jest związany z chorobą zwyrodnieniową kręgosłupa. Charakteryzuje się niestabilnością międzykręgową.
- Kręgozmyk urazowy: Powstaje w wyniku urazów prowadzących do załamania łuku kręgowego.
- Kręgozmyk patologiczny: Wynika z patologicznych zmian niszczących części międzywyrostkowe łuku kręgowego, takich jak wrodzona łamliwość kości czy nowotwory.
Jakie są objawy kręgozmyku?
Kręgozmyk może powodować różnorodne objawy, w zależności od stopnia przemieszczenia kręgu i ucisku na struktury nerwowe:
- Ból: Najczęściej w okolicy lędźwiowej, promieniujący do bioder i pośladków.
- Ograniczenie ruchomości: Trudności w wykonywaniu codziennych czynności, takich jak chodzenie czy schylanie się.
- Objawy neurologiczne: Zaniki mięśni, zaburzenia czucia, osłabienie odruchów, a w cięższych przypadkach niedowłady kończyn.
Kręgozmyk – metody diagnostyczne
- RTG (rentgen): Podstawowe badanie obrazowe, które pozwala zobaczyć przemieszczenie kręgów.
- Tomografia komputerowa (CT): Dostarcza bardziej szczegółowych obrazów kręgosłupa niż rentgen.
- Rezonans magnetyczny (MRI): Pozwala na ocenę tkanek miękkich, takich jak mięśnie, więzadła i nerwy, oraz na wykrycie ewentualnych ucisków na struktury nerwowe.
Rola fizjoterapii w leczeniu kręgozmyku
Fizjoterapia jest kluczowym elementem leczenia kręgozmyku, ponieważ pomaga w poprawie stabilności kręgosłupa, zmniejszeniu bólu oraz przywróceniu prawidłowej funkcji ruchowej. W przypadku tego schorzenia, które prowadzi do przesunięcia kręgów, celem terapii jest wzmocnienie mięśni przykręgosłupowych, które wspierają stabilizację kręgosłupa i zapobiegają dalszemu przesunięciu kręgów.
Dzięki odpowiednio dobranym ćwiczeniom fizycznym, pacjenci mogą poprawić elastyczność i siłę mięśni, co przekłada się na zmniejszenie dolegliwości bólowych oraz poprawę zakresu ruchu.
Cele fizjoterapii w leczeniu kręgozmyku
- Stabilizacja kręgosłupa – wzmocnienie mięśni przykręgosłupowych, aby zapobiec dalszemu przesunięciu kręgów.
- Redukcja bólu – zmniejszenie dolegliwości bólowych poprzez odpowiednie ćwiczenia i techniki manualne.
- Poprawa funkcji ruchowych – poprawa sprawności ruchowej pacjenta.
Leczenie kręgozmyku – metody fizjoterapii
- Ćwiczenia fizyczne – mają na celu repozycję kręgozmyku i stabilizację struktur przykręgosłupowych.
- Fizykoterapia – zabiegi takie jak elektroterapia, laseroterapia czy ultradźwięki, które pomagają w redukcji bólu i stanów zapalnych.
- Terapia manualna – masaże lecznicze i techniki mobilizacyjne, które poprawiają ruchomość kręgosłupa.
- Zaopatrzenie ortopedyczne – stosowanie gorsetów ortopedycznych w celu stabilizacji kręgosłupa.
Zalecenia fizjoterapeuty w leczeniu kręgozmyku
- Regularność – ćwiczenia powinny być wykonywane regularnie, zgodnie z zaleceniami fizjoterapeuty.
- Unikanie przeciążeń – należy unikać czynności, które mogą nadmiernie obciążać kręgosłup.
- Konsultacje medyczne – regularne wizyty u lekarza i fizjoterapeuty są kluczowe dla monitorowania postępów.
Fizjoterapia może znacznie poprawić jakość życia osób z kręgozmykiem, ale ważne jest, aby była prowadzona pod okiem specjalisty.
Kiedy jest zalecana operacja kręgozmyku?
Operacja kręgozmyku jest zazwyczaj rozważana w następujących sytuacjach:
- Silny ból – gdy ból jest na tyle intensywny, że nie reaguje na leczenie zachowawcze, takie jak fizjoterapia, leki przeciwbólowe czy zmiana stylu życia.
- Objawy neurologiczne – pojawienie się objawów takich jak drętwienie, mrowienie, osłabienie mięśni, problemy z chodzeniem czy utrata kontroli nad pęcherzem lub jelitami.
- Postępujące przesunięcie kręgów – gdy badania obrazowe pokazują, że kręgozmyk się pogłębia, co może prowadzić do dalszych komplikacji.
- Brak poprawy po leczeniu zachowawczym – gdy mimo długotrwałego leczenia nie ma poprawy stanu zdrowia.
- III lub dalszy stopień przesunięcia.
Operacja ma na celu stabilizację kręgosłupa i złagodzenie ucisku na nerwy. W zależności od stopnia zaawansowania kręgozmyku i indywidualnych potrzeb pacjenta, mogą być stosowane różne techniki chirurgiczne, takie jak fuzja kręgów, dekompresja, czy inne.
Jeśli masz jakiekolwiek wątpliwości lub objawy, które Cię niepokoją, warto skonsultować się z lekarzem specjalistą, który oceni Twój stan i zaproponuje odpowiednie leczenie.